1. Oropharengial Airway ) OPA) (در سایزهای 000,00,0,1,2,3,4,5) به رنگهای زرد، قرمز، نارنجی، سبز، سفید، سیاه، آبی و بنفش
2. Nasopharengial Airway ) NPA) ( با قطر داخلی 7,8,9 ) قبل از جایگذاری یک قطره فنیل افرین یا اپی نفرین داخل بینی چکانده می شود. در شکستگی استخوان قاعده جمجمه استفاده از NPA ممنوع است.
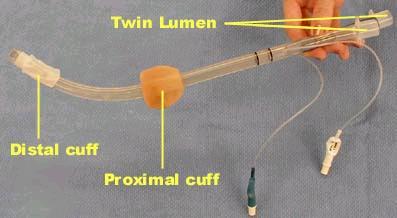
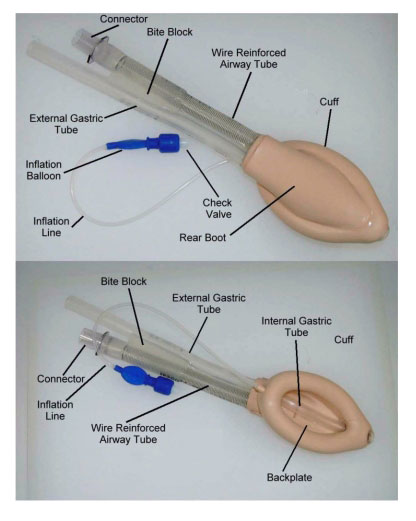
3. Combi-tube : این وسیله برای بزرگسالان بالای 16 سال استفاده می شود و تنها دو سایز دارد.
4. Larengial Mask ) LMA) : سایز 4 برای اوزان 50 تا 70 کیلو گرم و سایز 5 برای اوزان 70 تا 100کیلو گرم در نظر گرفته شده است.
اگر در تعبیه لوله تراشه دچار شکست شدیم جایگزین باید LMA باشد و ETT مجدداً بکار نمی رود البته این امر موقت بوده و هنگامی که بیمار به ICU منتقل شد لوله تراشه یا ETT جایگزین می گردد.
Advance cardiac life support
A:
1. Open Airway
2. Two breathing
3. Advanced Airway Management
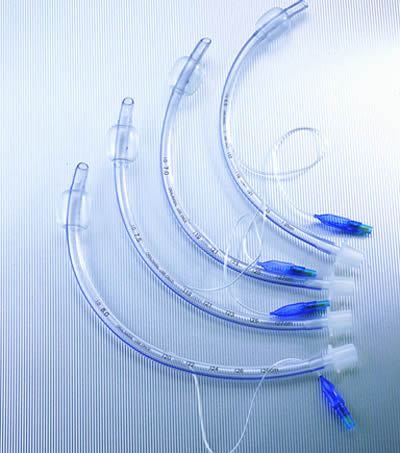
4. ETT (endothraceal tube)
5. LMA (larengial mask airway)
6. CT (combo-tube)
B:
. Bag Valve mask
C:
1. IV/Io
2. Monitoring
3. Drugs
D:
. Differential Diagnosis Search
در احیا اولویت با BLS است و لوله گذاری داخل تراشه در مرحله ACLS مطرح می شود. تزریق در درجه اول داخل رگ و سپس داخل استخوان و در نهایت داخل تراشه در نظر گرفته می شود. کاف لوله تراشه Low Pressure Volume محسوب می شود لذا در باد کردن آن باید نهایت دقت مبذول گردد.
هنگام تعبیه لوله تراشه لوازم زیر باید در دسترس قرار گیرد و اقدامات لازم در خلال آن صورت پذیرد: ساکشن، گاید، کنترل کاف لوله تراشه در همان وضعیت قرار گیری داخل پوشش پلاستیکی، انواع ایروی، ETT شامل میلر و مکینتاش، آمبوبگ ، گوشی پزشکی، پنس مگیل RSI : سوکسینیل کولین، فنتانیل، تیوپنتال مانور سلیک: فشار روی غضروف کریکویید وارد شده تا مدخل گلوت دیده شود. هنگام لارنگوسکوپی با تیغه مکینتاش (خمیده) Valecola یا قاعده زبان باید بلند شود.
قانون لوله تراشه:
آقایان: 8 – 8.5 – 9
خانمها: 7 – 7.5
نوزاد زیر یک کیلو: 2.5
شیرخوار تا 6 ماه: 3 – 3.5
1 تا 3 سال: 4 – 5
3 تا 5 سال: 5 – 5.5
بچه ها 1 تا 8 سال: سن تقسیم بر 4 به اضافه 4
مثلاً بچه 2 ساله 5/4 = 4+ 4 : 2
طول لوله تراشه از کنار دهان مقابل اعداد زیر قرار می گیرد:
آقایان: 21 – 23
خانمها: 19 – 21
کودکان: 12 + 2 : سن
اگر لوله تراشه از بینی گذاشته شود عدد 3 به مقادیر فوق اضافه می شود.
در بحث دفیبریلاسیون سینه یک فرد معمولی تقریباً 70 تا 80 اهم مقاومت دارد. اثربخشی شوک بایفیزیک بهتر است زیرا قلب را در دو جهت تحریک می نماید. ژول واحد کار است و آن بر اساس فرمول زیر محاسبه می گردد: 200 ژول = زمان (ثانیه) × اختلاف پتانسیل (ولت) × شدت جریان (آمپر)
در دستگاه شوک Life pack بر خلاف سایر دستگاههای بایفیزیک که میزان ژول تا 200 قابل تنظیم است در آین دستگاه تا 360 ژول امکان ارتقای انرژی وجود دارد و در افرادی که مقاومت بالایی دارند از مقادیر تا 360ژول نیز استفاده می گردد.
در احیای قلبی ریوی زمان رگ گیری بعد از شوک دوم است و هنگام احیا تمام سرمها قطع می گردد.
اپی نفرین 1 در 10000 که در آمپولهای 10 میلی لیتری قرار دارد می بایست استفاده شود در غیر اینصورت اپی نفرین 1 در 1000 در سرنگ 10 سی سی رقیق کرده و بصورت بلوس بکار گرفته می شود. بدنبال هر تزریق 20 سی سی سرم نمکی از طریق سرم داده می شود یعنی معادل 300 قطره اما باید توجه کرد در احیای قلبی سرم بصورت Free ممنوع است زیرا قلب توانایی پمپاژ ندارد لذا حجم زیاد در داخل دهلیز راست جمع می شود و بدنبال آن پرفیوژن کرونر ها کم می شود.
ارایه حجم بالای مایعات وریدی ضمن احیا تنها در تروماها و بدنبال هموراژی با نظر پزشک ارشد انجام می گردد. دوز بالای داروها high dose در احیا توصیه نمی شود مگر در مسمومیت با بتابلوکرها یا مسمومیت با ارگانوفسفره، در خصوص اپی نفرین محدودیت دوز وجود ندارد ولی بکار گیری مقادیر بالای آن با عوارض همراه خواهد بود که خود در پس از احیا post CPR مشکل ساز خواهد بود. عضو دارای آنژیوکت را پس از تزریق بالا گرفته می شود تا دارو سریعتر در جریان خون قرار گیرد.
بهتر است آمیودارون را با سرم دکستروز رقیق شود. در ترکیب آمیودارون مقادیری الکل وجود دارد که خود در زمان تزریق سریع، منجر به افت فشار خون می گردد لذا دسترسی به یک رگ خوب و تحویل مایع بعد از تزریق دارو از اهمیت خاصی برخوردار است. سقف دوز آمیودارون 2.2 gr/24h است. تاکی کاردی بطنی پلی مورفیک به همراه QT طولانی تحت نامTorsade خوانده می شود که درمان آن سولفات منیزیم می باشد که می بایست آنرا با دکستروز 5درصد رقیق کرده و طی 60 دقیقه انفوزیون شود.

وازوپرسین:
در واقع همان هورمون آنتی دیورتیک ADH است که در برخی نروماها نیز اختلال در ترشح آن بوقوع می پیوندد و عملکرد آن تنگی عروق می باشد. لیدوکایین: دوز انفوزیون آن 1-4 mg/min است و نباید از 3mg/kg بیشتر باشد. اولویت همواره با CPR است که بهتر است با آنژیوکت شماره 14 رگ گیری انجام شود. در صورت عدم دسترسی به عروق، تزریق داخل استخوان IO مد نظر بوده و از قوزک خارجی استخوان تیبیا با سوزن جمشیدی استفاده می شود، ضمناً دوز دارو در این روش با همان دوز داخل رگی معادل است. اما در روش داخل تراشه دوز دارو 2 تا 5/2 برابر است و حتماً دارو با 5 تا 10 میلی لیتر نرمال سالین یا آب مقطر رقیق شود. تزریق آمیودارون و بیکربنات داخل تراشه ممنوع است اما پنج داروی نالوکسان ، آتروپین، وازوپرسین، اپی نفرین و لیدوکایین داخل تراشه مجاز می باشد(Endothraceal NAVEL). هرچند داروی اپی نفرین انقباض عروق کرونر را بدنبال دارد ولیکن هنوز داروی دیگری جایگزین آن نشده است.

کاپنوگرافی معیار خوبی برای ارزیابی صحت لوله گذاری است بطوریکه اگر عدد کاپنوگرام بالای 40 میلی متر جیوه را نشان دهد اینتوباسیون درست انجام شده است اما ارقام زیر 10 میلی متر جیوه بیانگر لوله گذاری غلط می باشد.
در احیای قلبی هدف پرفیوژن مطلوب است که اگر برون ده ادراری 30میلی لیتر در ساعت در Post Arrest ایجاد گردد نشانگر شرایط مناسب پرفیوژن می باشد. در احیای قلبی حتماً می بایست مغز بیمار محور درمان قرار گیرد.

مراقبتهای مجدد احیا شامل:
1. ABCD مجدداً بررسی می شود
2. کاهش دمای بدن بین 32 تا 34 درجه سانتیگراد یک اثر محافظتی بر روی مغز دارد و با کاهش متابولیسم مغز نیاز به اکسیژن را کاهش می دهد. کاهش دمای بدن تا مقداری که بیمار دچار لرز نشود(لرز متابولیسم را بالا می برد) بواسطه پتوی خنک کننده، سرم سرد صورت می گیرد
3. کنترل قند خون در بیمار بعد از احیا افزایش یا کاهش قند خون هر دو مخاطره آمیز است که میزان 140 تا 180 میلی گرم در دسی لیتر بعنوان مقدار مناسب معرفی شده است
دریافت مایع بعد از احیا به مقدار 1 تا 2 لیتر مورد توجه قار دارد همچنین بعد از CPR بالا رفتن قطعه ST از علایم جدی بوده که می بایست با آنژیوپلاستی بموقع درصدد رفع آن برآیند.
زمان اختتام احیا :
عوامل مهمی در این بین دخیل هستند که برخی از آنها شامل موارد زیر است:
· چند دقیقه احیا طول کشیده است؟
· اولین شوک چه زمانی داده شده؟
· زمان حضور تیم احیا چه موقه بوده است؟
· چه اقداماتی انجام شده است؟
· شرایط قبل از ارست قلبی چه بوده است؟
· پاسخهای بیمار چه بوده است؟
· ریتم قبل ارست چه بوده است؟
جهت خاتمه عملیات احیا با نظر پزشک ارشد به شرطی که به تمام عوامل برگشت پذیر توجه شده باشد و بیمار بیش از 20 تا 25 دقیقه آسیستول بوده باشد در چنین حالتی بعد از 30 دقیقه احیا می توان پایان احیا را اعلام کرد اما اخذ استریپ صاف از بیمار ضروری است.
موارد عدم تلاش برای احیا Do Not Attempt resuscitation :
بیمارانی که خودشان در زمان حیات یا وکیل آنها اجازه عدم احیای قلبی را داده اند جزو کسانی هستند که احیا در مورد آنها انجام نمی گردد البته در حال حاضر در کشور ما چنین قانونی وجود ندارد و همه بیماران باید احیا گردند.


Narrow Complex QRS:
1. Atrial
2. Ventricle
Atrial:
- Fix Conduction ……….. Narrow Complex
- Varied Conduction …..….Wide Complex

Regular:
1. Sinus Tachycardia
2. PSVT
3. AFL with Fix Conduction


Irregular:
1. AF
2. MAT
3. AFL with Varied Conducted
Wide Complex QRS:

Regular:
1. VT
2. Sinus Tachycardia with BBB
3. PSVT
Irregular:

1. AF with Accessory Path Way or BBB
2. Polymorphic VT

احیا در شیر خواران یک نفره: 30 به 2 خطی که دو نیپل را به هم وصل می نماید درست زیر آن با انگشت میانه و انگشت حلقه (فشار این انگشتها کمتر و کنترل شده تر است) فشردن سینه انجام می گردد که با عمق 4 سانتی متر یا یک سوم قطر قدامی خلفی می باشد.
احیا در شیرخوار دو نفره حرفه ای: روش دو شستی Thumbs 2و تنفس دهان به دهان و بینی
(عمق فشردن سینه در بزرگسال بیش از 5 سانتی متر در کودکان 5 سانتی متر و در شیرخوار 4 سانتی متر)

نکات برجسته در احیای قلبی ریوی 2010 بر اساس موارد مو
نظرات شما عزیزان: